
Notice
健康保険組合からのお知らせ
一覧
Daiichi Lifeグループの健康経営
~ 一人ひとりの健康とWell-beingに貢献 ~
●Daiichi Lifeグループは、社員にとどまらず、お客さま、社会全体の健康増進を目指し、 「健康経営」の実践を通じて、一人ひとりの健康とWell-beingに貢献していきます。
●そのためには、社員一人ひとりが、安心・安全かつ働きがいをもって活躍できるよう心身の健康増進に取り組みます。
●会社・健康保険組合・労働組合は、引き続き一体となって、「生活習慣病予防」と「メンタルヘルス対策」の2つを柱とした健康維持・増進施策を通じた重症化予防、女性の健康、両立支援策に取り組みます。

~健康増進重点取組~
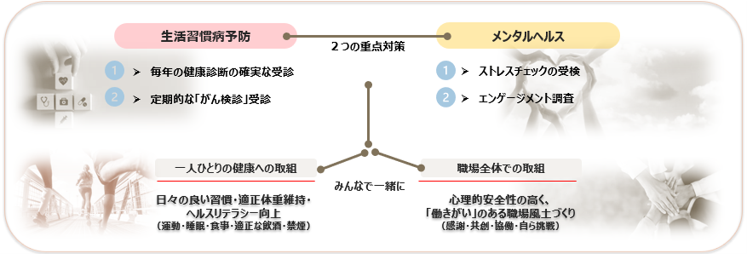
健康増進関連プロセス指標
●重点取組推進の目安として「健康増進プロセス指標」を設定し、PDCAサイクルをまわしながら取り組んできました。
●このような取組の成果として、当健康保険組合は厚生労働省の「国の保険者インセンティブ制度(※)」において、2024年度後期高齢者支援金の減算対象保険者に選定され、国に納付する後期高齢者支援金が減額される見通しです。
※健保組合による予防・健康づくり等への取組み応じて国に納付する支援金を加減算する仕組み
●QOLismを活用した生活習慣改善・健康取組の実施、ベネフィット・ワンの健康診断・特定保健指導等のヘルスケアサービスの活用を通じて、引き続き健康増進に取り組んでいきます。
| 重点取組 | ’24実績 | ’25速報値 (※1) |
目標 | ||
| 生活習慣病予防 | 健康診断受診率 | 99.9 | 99.3 | 100 | |
| 二次健診受診率 | 87.3 | 80.4 | 100 | ||
| 特定保健指導実施率 | 85.5 | 現在実施中 | 90 | ||
| 生活習慣病予防 &メンタル ヘルス対策 |
運動習慣がある社員の割合(※2) | 男性 | 38.1 | 38.6 | 50 |
| 女性 | 19.0 | 18.4 | 40 | ||
| 睡眠で休養がとれている社員の割合 | 男性 | 80.3 | 79.2 | 75 | |
| 女性 | 72.2 | 72.3 | |||
| 喫煙率 | 男性 | 24.7 | 25.2 | 23 | |
| 女性 | 20.6 | 21.0 | 20 | ||
| リスク飲酒習慣のある社員の割合 | 男性 | 12.0 | 11.7 | 13.6 | |
| 女性 | 17.3 | 17.3 | 16.9 | ||
| 適正体重を維持している社員の割合(※3) | 男性 | 68.2 | 69.0 | 72 | |
| 女性 | 73.6 | 73.2 | 81 | ||
※1.運動習慣者割合・睡眠充足率・喫煙率・リスク飲酒者率・適正体重維持者割合は2025年11月3日時点、定期健康診断(一次・二次)は2026年3月9日時点
※2.30分・週2回以上の運動を1年以上継続している社員の割合
※3.BMI25未満の社員の割合【BMI=体重[kg]/(身長[m]×身長[m])
第一生命健康保険組合は
予防・健康づくり推進優良組合に認定されました

毎年の健診・がん検診の受診や特定保健指導の実施、
ジェネリック医薬品の使用、マイナ保険証の利用など、
日々のご協力ありがとうございます。
「予防・健康づくり推進優良組合」認定・表彰制度とは
加入者の健康課題に応じた保健事業に取り組み、予防・健康づくりの功績が顕著な健康保険組合等を厚生労働大臣が認定・表彰する新しい制度
認定及び表彰の基準(①②両方を達成していること)
①保健事業の発展向上に積極的に貢献している健康保険組合
②2026年度後期高齢者支援金の加算・減算制度における保険者機能の総合評価指標の合計点数が、上位100位以内の保険者
保険者機能の総合評価項目
⃝特定健診・特定保健指導の確実な実施
⃝要医療者への受診勧奨、糖尿病等の重症化予防の取り組み
⃝後発医薬品(ジェネリック)の使用促進
⃝がん検診・歯科検診等の推進
⃝加入者に向けた情報提供、健康づくりの働きかけ
⃝事業主との連携、被扶養者への健診・特定保健指導の実施
⃝マイナ保険証の利用状況 など
2026年度より「子ども・子育て支援金」が始まります
「子ども・子育て支援金」とは
子どもや子育て世帯を社会全体で支えるため、新たに創設された支援制度です。健康保険料・介護保険料と合わせて徴収し、児童手当の拡充や育児支援施策などの財源として活用されます。
今後、納めた支援金を財源として、こども未来戦略「加速化プラン」の取り組みが実施されます。加速化プランでは、わが国の少子化対策を促進するために例示のような給付の拡充などを行います。
<取り組み例>
●妊婦のための支援給付(10万円相当の経済的支援)
●出生後休業支援(育休給付率を手取り10割相当に)
●育児時短就業給付(時短勤務時の新たな給付) 等
徴収方法、支援金額・支援金率
◆徴収方法
健康保険料・介護保険料と合わせて健康保険組合が代行して徴収します。
支援金は被保険者と事業主で労使折半されます。任継・特退加入者は全額被保険者負担です。

◆支援金額・支援金率
支援金額(月額)は、標準報酬月額×支援金率です。
2026年度の支援金率は「0.23」です。
2028年度には0.4%程度に段階的に上がることが想定されます。

徴収開始時期
◆一般被保険者
2026年4月分保険料(5月支給給与天引き)から開始
◆任意継続被保険者、特例退職被保険者
2026年4月分保険料から開始
※前納は3月、単月は4月引き落とし
子どもや子育て世帯を全世代・全経済主体が支える
新しい分かち合い・連帯の仕組みです
第一けんぽマイポータルが開設されました
-
マイナ保険証完全移行と医療DX の流れの中で、一般被保険者向けに健康保険組合のポータルサイト「第一けんぽマイポータル」を2025年12月に開設しました。
利用登録率は、2026年1月30日現在で25.6%です。 -
これまで紙で配付されていた医療費通知を、第一けんぽマイポータル上で閲覧できるようになりました。
提供サービスは、今後順次拡充していく予定です。
任意継続被保険者、特例退職被保険者のみなさま向けには、2026年夏頃オープン予定です。
開設まで今しばらくお待ちください。
医療費通知のWEB化
1.第一けんぽマイポータルの開設と医療費通知のWeb化
・健康保険組合の一般被保険者(任意継続被保険者・特例退職被保険者でない被保険者)向けポータルサイト「第一けんぽマイポータル」が、2025年12月に開設されました。
・これにより、一般被保険者はいつでもWeb上で医療費通知を閲覧できます。
・今後、「第一けんぽマイポータル」を通じた情報提供サービスは、順次、拡充されていく予定です(健保資格取得者への「資格情報のお知らせ」等)。
・一般被保険者が利用するためには、新規利用登録が必要となります。未実施の方は、添付の教材を参考に登録のうえ利用ください。
2.「医療費のお知らせ」の書面交付の廃止
・医療費通知情報のWeb閲覧が可能となるため、例年1月下旬から2月に実施している医療費通知の第一生命本社・支社を通じた書面交付を廃止します。
・今後健康保険組合からの送付はございませんので、必要に応じて各自印刷いただきますようお願いいたします。
・医療費通知は厚生労働省の指示に基づき実施しているものあり、ご自身の健康や医療費の適正化に役立つものですので、「第一けんぽマイポータル」にて閲覧願います。
補足
①医療費通知の明細は月次更新され、原則、ポータルサイトへのログイン時点の3~4か月前に診療を受けた分まで表示されます。
②任意継続被保険者(健康保険資格記号が「3000」の方)、特例退職被保険者(健康保険資格記号が「2222」の方)に対しては、2025年度は従来どおり医療費のお知らせを書面にて交付する予定です。
マイナ保険証の登録はお済みですか?
マイナ保険証完全移行に伴い、2025年9月末時点で有効なマイナ保険証をお持ちでない方に対し、2025年11月に資格確認書を一斉交付しております。
引き続き、便利なマイナ保険証への切り替え、登録をお願いします。
注意事項
●一斉交付された資格確認書の有効期限は2028年8月31日です。
次回更新までに、マイナ保険証の登録をお願いします。
登録後、資格確認書は健康保険組合へご返却ください。
高齢受給者証を所持している場合は各自で廃棄願います。
●マイナ保険証の電子証明書の有効期限は5年です。
有効期限が切れた場合、マイナ保険証として使用できないため、お住まいの自治体からの更新案内をもとに手続きをお願いします。
●健康保険証(水色のカード型保険証)がお手元にある場合は、速やかに廃棄願います。
適用状況(被保険者数・被扶養者数等)
2026年1月末現在
| 被保険者数 計57,529人 | |
|---|---|
| うち任意継続被保険者 | 1,272人 |
| うち特例退職被保険者 | 1,291人 |
| うち前期高齢者(65歳以上) | 5,428人 |
| 一人当たりの標準報酬月額 360,649円 |
|---|
| 被扶養者数 21,924人 | |
|---|---|
| うち前期高齢者(65歳以上) | 1,058人 |
こんなことありませんか?
財政健全化に向けて「適正受診と適正服薬」
適正受診編
CHECK1
| 状 況 | 同じ病気で複数の医療機関を転々としている |
| 原因となる可能性 |
・そのたびに医療機関の治療方法が納得いかない ・治療していてもよくならない |
| 医療費を多く支払うことになります | 重複受診はやめましょう 行く先々で同じ検査に「初診料」を支払っているため、医療費を多く支払うことになります。 ・主治医の治療方針以外の治療の選択肢などを知りたい場合は、主治医以外の意見を求める「セカンドオピニオン」をご利用ください。 |
CHECK2
| 状 況 | 同じ病気で医師の指示より多く受診している |
| 原因となる可能性 | 症状への強い不安があるなどで、指示された通院日まで待てずに、早く受診するため、必要以上に通院回数が増えてしまう |
| 医療費を多く支払うことになります | 頻回受診はやめましょう 同じ疾患で医療機関を受診する回数が過度に多いと ・医療機関での治療時間が増えることで、急病患者の治療に支障をきたす場合があります。 ・「再診料」などが何回もかかるため、医療費を多く支払うことになります。 |
CHECK3
| 状 況 | 受診時間が遅くなったり、休日に受診している |
| 原因となる可能性 |
・勤務の都合などで、受診時間は遅い方がよかったり休日のほうが便利なことが多い ・早朝や深夜に対応してくれる医療機関がある |
| 医療費を多く支払うことになります | 受診時間帯を見直しましょう 病院や診療所へ行く時間帯・曜日によって、通常料金に規定の割増料金が加算されます。安易な時間外や夜間などの受診は控えましょう。 ・夜間・早朝加算・時間外加算・休日加算・深夜加算 |
適正服薬編
CHECK1
| 状 況 | 新しく薬が追加になったが、体の調子は変わらないまたは、新たな症状が現れた |
| 原因となる可能性 |
・薬と薬との飲み合わせが合っていないかもしれません ・前から服用している薬の副作用が現れてきたかもしれません |
| 医療費を多く支払うことになります | 相互作用を見つけてもらいましょう 2つ以上の薬を飲むと、飲み合わせによっては効果が弱まったり、必要以上に強まったり、あるいは副作用を起こす場合があります。 |
CHECK2
| 状 況 | 同じ薬が他の病院からも処方された |
| 原因となる可能性 | 違う症状でも、治療する薬とそれを補完する薬が処方される場合があり、どちらかが重なってしまうこともあります |
| 医療費を多く支払うことになります | 重複処方に気を付けましょう 複数の医療機関から同時期に同じ薬を処方されることがあります。このまま飲み続けた場合、副作用や中毒症状を起こす恐れがあります。 |
CHECK3
| 状 況 | 薬がたくさん残っている |
| 原因となる可能性 | 飲み忘れたり、自己判断で中断してしまったりして、薬がついあまってしまい、そのまま、次回も同じ日数分を処方されたままでいる |
| 医療費を多く支払うことになります | ≪薬のもらいすぎ≫に気を付けましょう お手元に残っている薬の数を確認して受診し、必要数を処方してもらってください。 ◎調剤薬局で残薬調整してもらってください。 |
CHECK4
| 状 況 | 決まった病院や、調剤薬局はない |
| 原因となる可能性 | それぞれの病院の近くの調剤薬局で処方を調剤してもらった方が、薬が揃いやすく、待ち時間も短い |
| 医療費を多く支払うことになります | かかりつけの医師・薬剤師を決めましょう あちこちの調剤薬局の中で一番話しやすい薬剤師を見つけたら、お薬手帳とともに相談しましょう。 |
CONTENTS
-


Notice
げんきくん(41)
-


Notice
毎年健康診断を受けて、健康寿命を延ばしましょう!~お電話でもお申込みいただけますので、お気軽に受診ください~/乳がん・子宮頸がん検診/ヘルスケアポイント:登録月の変更お知らせ/保養所・スポーツクラブのご案内/所属で取り組む健康増進活動への費用支援好事例/心臓のサインを見逃さない
-


Notice
健康保険組合からのお知らせ/Daiichi Lifeグループの健康経営/予防・健康づくり推進優良組合に認定されました/「子ども・子育て支援金」が始まります/第一けんぽマイポータルが開設されました/医療費通知のWEB化/マイナ保険証の登録はお済みですか?/適用状況(被保険者数・被扶養者数等)/財政健全化に向けて「適正受診と適正服用」
-


Notice
2026年度 健康保険組合 予算概要/予算内訳
-


Notice
接骨院等の正しいご利用をお願いします
-


Notice
特定保健指導の対象者ってどんな人?
-


Notice
年1回の健診で体の状態を確認しよう
-


Notice
5日以内に 異動届の提出をお忘れなく!
-


Notice
この時期の不調 寒暖差疲労が原因かもしれません
